Полиомиелит/Острый вялый паралич!

Полиомиелит (название происходит от слов «polio» — серый, «myelon» — спинной мозг) — это вирусное инфекционное заболевание, поражающее нервную систему и вызывающее полный паралич.
Под синдромом «Острый вялый паралич» понимают любой случай острого вялого паралича у ребенка до 15 лет, включая синдром Гийена-Барре, или любое паралитическое заболевание независимо от возраста при подозрении на полиомиелит, а также все случаи паралитического полиомиелита.
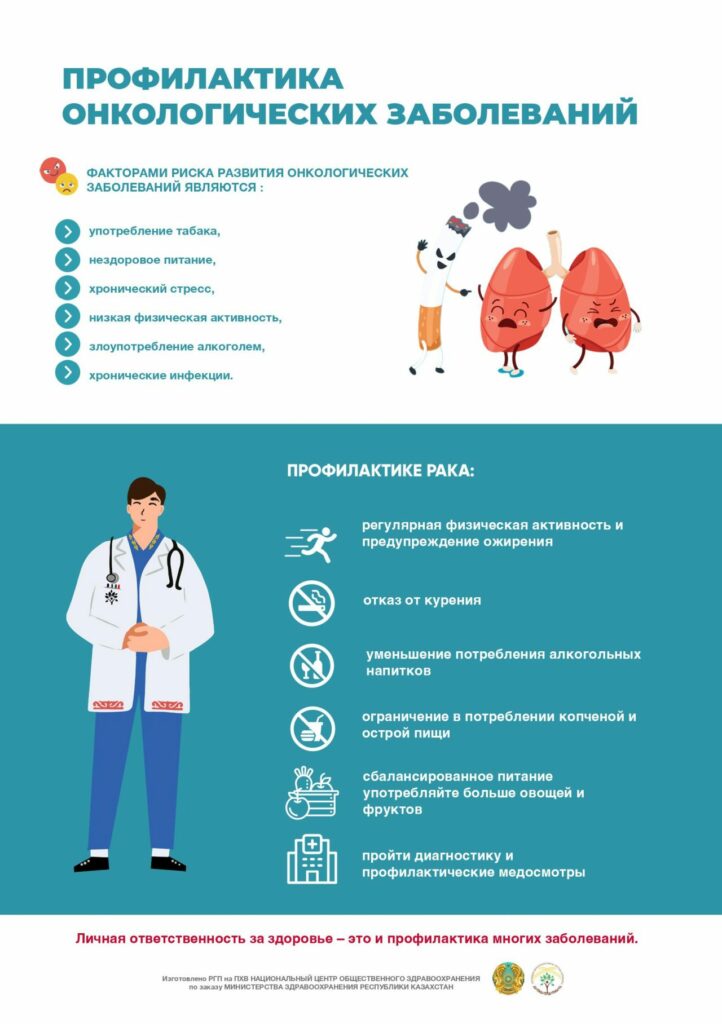
Наибольшему риску заболевания полиомиелитом в случае завоза дикого вируса полиомиелита подвергаются дети, не привитые против этой инфекции (получившие менее 3-х прививок против полиомиелита), или привитые с нарушением сроков вакцинации.
Основные признаки полиомиелита
Вирус попадает в организм человека через рот и размножается в кишечнике. Первоначальными симптомами являются высокая температура, вялость, головная боль, рвота, боли в конечностях, шее, спине, слабость мышц рук и ног. Один из 200 случаев инфицирования приводит к необратимому параличу (обычно ног). Из таких парализованных больных 5-10% умирают в результате паралича дыхательных мышц.
После появления первых симптомов заболевания вирус продолжает выделяться с фекалиями, в 1 грамме которых содержится до 1 млн. инфекционных доз. Поэтому главное значение имеет фекально-оральный механизм передачи инфекции через загрязненную фекалиями воду и пищевые продукты. В эпидемических очагах может происходить инфицирование людей воздушно-капельным путем.
Инкубационный (скрытый) период полиомиелита составляет минимально пять дней, максимально до месяца, в среднем две недели. Дальнейшее течение заболевания будет зависеть от иммунитета человека.
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями.
Профилактика полиомиелита
Полиомиелит можно предупредить с помощью вакцинации (специфическая профилактика).
Прививки против полиомиелита входят в национальный календарь профилактических прививок.
Профилактика полиомиелита
- соблюдайте правила личной гигиены: тщательно мойте руки с мылом перед каждым приемом пищи, после посещения общественных мест, прихода домой с улицы;
- не покупайте продукты в местах несанкционированной торговли;
- тщательно мойте фрукты и овощи перед употреблением под проточной водой и ополаскивайте кипяченой водой;
- не используйте для питьевых целей воду из водоисточников, не предназначенных для питья (колодцы, фонтаны, ключи, озера, реки и т.д.), употребляйте для питья только кипяченую или бутилированную воду и напитки в фабричной расфасовке.
- не заглатывайте воду при водных процедурах и купании в открытых водоемах.
- во время путешествия питайтесь в определенных пунктах питания, где используются продукты гарантированного качества промышленного производства, не следует употреблять в пищу продукты традиционной национальной кухни, не прошедшие гарантированную технологическую обработку, а также приобретенные в местах уличной торговли.
Прививки против полиомиелита, сделанные в установленные сроки и по правилам, помогут предупредить у Вашего ребенка и лиц, окружающих Вас, тяжелое и опасное заболевание как полиомиелит!
Убедительно рекомендуем Вам при появлении первых признаков заболевания у Вашего ребенка не заниматься самолечением! Необходимо немедленно обратиться за медицинской помощью (вызвать на дом врача из поликлиники по месту жительства или, в случае тяжелого состояния, бригаду скорой медицинской помощи и следовать их рекомендациям). Помните, что совокупность методов реабилитации позволяет получить хороший терапевтический эффект только при условии своевременного лечения. Патология опасна своими осложнениями, среди которых:
— уменьшение размера пораженной конечности либо части тела из-за того, что мышцы атрофированы;
— затвердевание мышц в пораженной области (контрактура);
— затвердевание суставов.
Прививая ребенка, Вы защищаете его от инфекционных заболеваний.
Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка.
Помните, что болезнь легче предупредить, чем лечить!
Этиология. Клиника. Лечение. Профилактика кори.
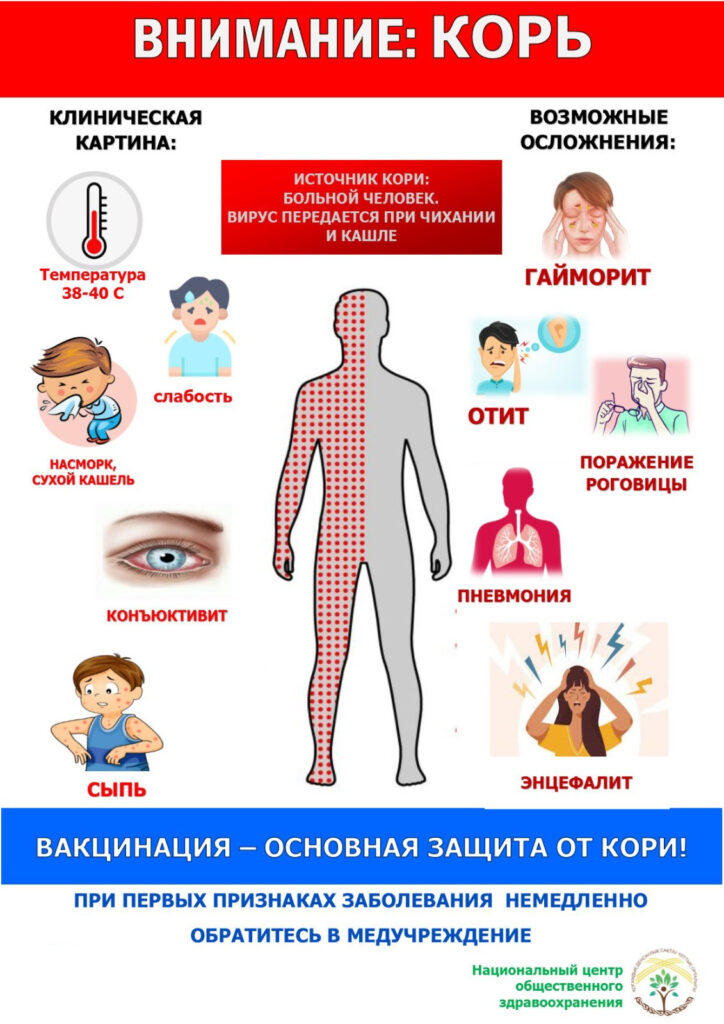
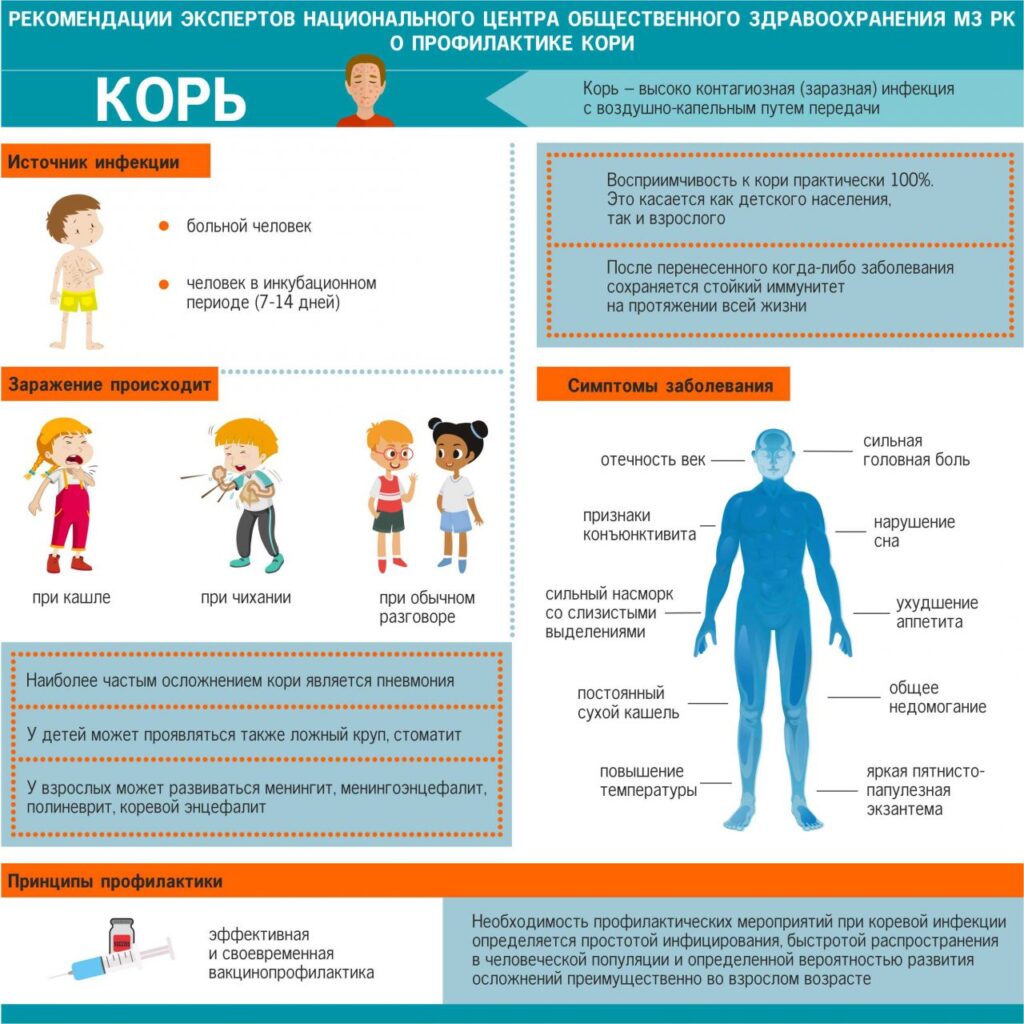
Корь — это острое инфекционное заболевание, характеризующееся общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, характерной сыпью.
Возбудитель кори — вирус. Во внешней среде не устойчив: погибает при комнатной температуре в течение 5-6 часов.
Единственный источник заражения — больной человек. Распространение вируса происходит при чихании, кашле, разговоре с капельками слюны. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов — одновременно заболевают дети, проживающие на разных этажах дома. В отличие от детей у взрослых больных редко наблюдаются грубый, лающий кашель, стенозное дыхание, в то же время характерны бронхиты, трахеиты с сухим кашлем. В редких случаях катаральные явления сопровождаются астенией и диспепсическими расстройствами, болями в суставах. В это же время на слизистых оболочках губ, щек и десен, на конъюнктиве появляется так называемая коревая энантема—пятна Бельского-Филатова- Коплика, возвышающиеся над поверхностью слизистой оболочки беловато-желтоватые «точки». Это важный ранний диагностический признак кори, сохраняющийся 2—3 дня. С начала периода разгара, когда появляется сыпь, состояние больного ухудшается, усиливается интоксикация. Температура держится на высоких цифрах. В период высыпания сохраняются катаральные симптомы, слезотечение, светобоязнь, кашель, ларингит, увеличивается одутловатость лица. Корь у взрослых часто протекает с ранним поражением нервной системы в виде сонливости, резкой головной боли. Для экзантемы характерны папулезно-пятнистый характер, склонность к слиянию, этапность появления: первые элементы сыпи обнаруживаются на лице и за ушами, в течение суток сыпь покрывает все лицо, шею, частично верхнюю часть груди. Характерно заполнение сыпью носогубного треугольника. На 2-й день экзантема распространяется на туловище и проксимальные отделы конечностей, а на 3-й день — на всю поверхность конечностей. Угасающая сыпь приобретает синюшный оттенок, затем превращается в светло-коричневые пятна. Начинается период угасания сыпи, или период пигментации. Он длится от 3 до 8 дней. Угасание сыпи сопровождается мелким отрубевидным шелушением кожи лица и туловища. Шелушение продолжается 5 — 7 дней. Больше всего оно выражено на лице, ладонях и подошвах. В зависимости от характера сыпи и степени тяжести заболевания различают отдельные клинические формы кори: легкую, среднетяжелую, тяжелую и митигированную (стертую). Митигированная корь наблюдается у детей, получивших профилактику противокоревым иммуноглобулином. Осложнения при кори возможны в виде пневмонии, отита, стоматита, тромбофлебита, энцефалита, миокардита, гломерулонефрита, стрепто- и стафилодерматита, фурункулеза. Причиной осложнений может быть как коревой вирус, так и вторичная микробная флора. Осложнения наблюдаются чаще у больных, ослабленных предшествующими болезнями, страдающих аллергическими заболеваниями. Иммунитет у больных, перенесших корь, достаточно стойкий. Повторные заболевания корью наблюдаются редко. Второй раз заболевают в основном лица, перенесшие корь в раннем возрасте, переболевшие ею в митигированной форме, получавшие антибактериальную терапию при кори (!!!). Строгим доказательством заболевания корью служит либо выделение от больного вируса кори, либо серологическое подтверждение пребывания вируса в организме – появление специфических антител класса M или нарастание титра антител класса G в сыворотке крови. Медикаментозное лечение носит патогенетический и симптоматический характер. При лихорадке и интоксикации назначают неспецифические противовоспалительные препараты; при кашле – отхаркивающие и муколитические средства и т.п. Антибиотики при неосложненном течении не назначаются!!! Осложнения лечатся соответственно их локализации и этиологии.
Профилактика кори
Решающим, доступным и эффективным методом борьбы с инфекцией является вакцинация. В соответствии с Национальным календарем профилактических прививок плановая вакцинация детей против кори проводится в возрасте 12 месяцев и повторно — в 6 лет. И взрослых в возрасте 18-35 лет не болевшим, не привитым или не имеющим сведений о прививке против кори. Вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной коревой прививке или перенесенной в прошлом кори. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Менингококковая инфекция, клиника, диагностика и оказание медицинской помощи на этапе ПМСП и СМП
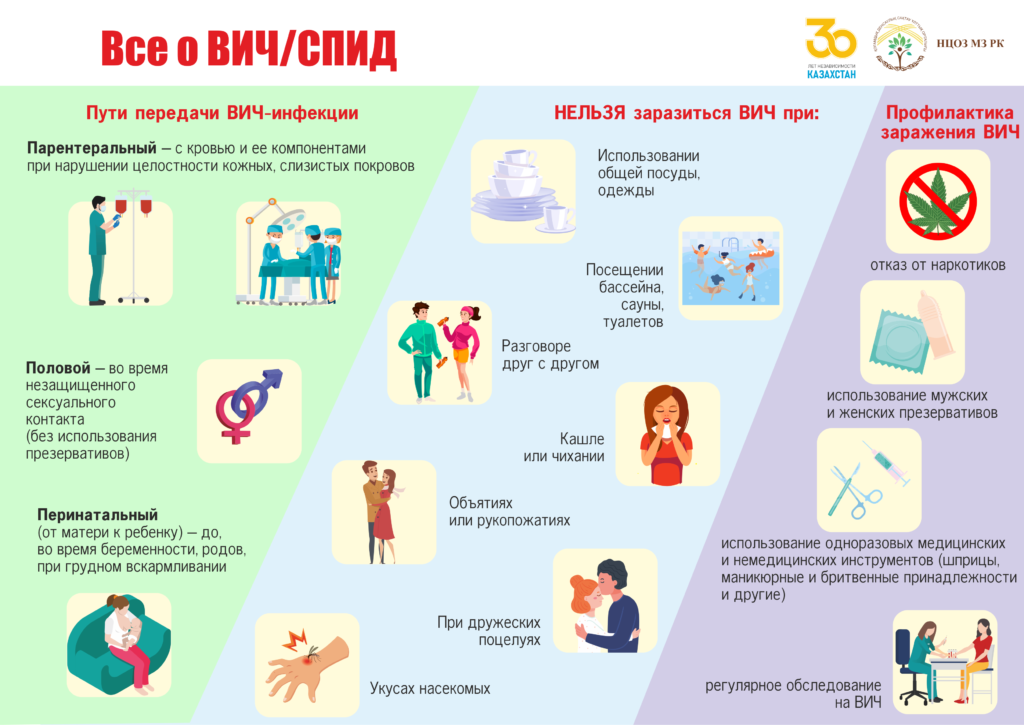
Менингококковая инфекция – острое инфекционное антропонозное заболевание, вызываемое бактериями Neisseria meningitidis, передающееся воздушно-капельным путем и характеризующееся разнообразными клиническими проявлениями: от назофарингита и здорового носительства до генерализованных форм в виде гнойного менингита, менингоэнцефалита и менингококкцемии с поражением различных органов и систем.
Возбудитель менингококковой инфекции — Neisseria meningitidis, грамотрицательный диплококк
Симптомы менингококковой инфекции
Между заражением и появлением первых симптомов проходит от 1 до 7 дней.
Болезнь может протекать в виде назофарингита, а при сниженном иммунитете и серьезных хронических заболеваниях есть риск гнойного менингита (воспаления мозговых оболочек), менингоэнцефалита (воспаления оболочек и вещества головного мозга) и сепсиса.
Симптоматика зависит от возраста и общего состояния организма:
У маленьких детей менингококковая инфекция проявляется частым срыгиванием, монотонным криком («мозговой крик»), неадекватной реакцией к свету, прикосновениям, шуму. Ребенок плохо ест или отказывается от груди/смеси. Наблюдаются колебания температуры тела, выбухание и пульсация большого родничка. Характерна специфическая поза «взведенного курка», при котором ребенок запрокидывает голову.
У подростков и взрослых признаками менингита являются многократная рвота, не связанная с приемом пищи и не приносящая облегчения, спутанное сознание. Беспокоят головные боли, мышечные боли. Повышается температура, на свет и прикосновения развивается непривычная реакция — беспокойство, раздражение. Сгибание головы приносит боль, из-за чего пациент занимает вынужденное положение.
Сыпь появляется при протекании инфекции в форме менингококкового сепсиса. Элементы на коже в виде кровоизлияний, неправильной формы, бледно-розового цвета с синюшным оттенком, плотные, приподнимаются над кожей, при надавливании не исчезают. Располагаются на нижней части рук, ног, на ягодицах. При тяжелом течении элементы сыпи распространяются на туловище и лицо.
Возможные осложнения
Последствиями болезни являются гидроцефалия, эпилепсия, проблемы со слухом, ухудшение когнитивных функций, поражение нервной системы, ампутации пальцев.
Некоторые формы болезни имеют молниеносное течение: в течение суток пациент может погибнуть. В случае поражения мозговых оболочек менингит в 20% случаев приводит к летальному исходу.
При выздоровлении требуется длительная реабилитация.
Лечение
Основным методом терапии является применение антибактериальных препаратов. Также применяется симптоматическое лечение.
Контактным лицам в профилактических целях назначают антибактериальную терапию и экстренную вакцинацию.
Профилактика менингококковой инфекции
Прививка от менингококковой инфекции — надежный способ предотвратить тяжелое течение болезни и ее последствия.
Плановая вакцинация детей проводится вакциной Менактра, которая содержит 4 серотипа (разновидности) бактерии. Вакцинация обеспечивает длительную защиту.
Перед вакцинацией ребенка осматривает педиатр. Специалист подробно изучает анамнез, исключает противопоказания к процедуре, составляет индивидуальный план прививок.
Вакцины хранятся с соблюдением всех санитарных норм. После вакцинации малыш в течение 30 минут находится под наблюдением медработника. Только после этого мама с ребенком уходят домой.